Seit einiger Zeit arbeitet die WHO an einem neuen Vertrag, der die Mitgliedsstaaten bei einer Pandemie verpflichten soll einheitliche von der WHO vorgegebene Maßnahmen zu ergreifen. Das vorhaben wird von der EU-Kommission unterstützt. Der Vertrag soll im Mai 2024 in Kraft treten.
Es bestehen ernste Bedenken, denn die WHO als demokratisch nicht legitimierte Institution kann von selbst Pandemien erklären und dann unser alle Leben bestimmen.
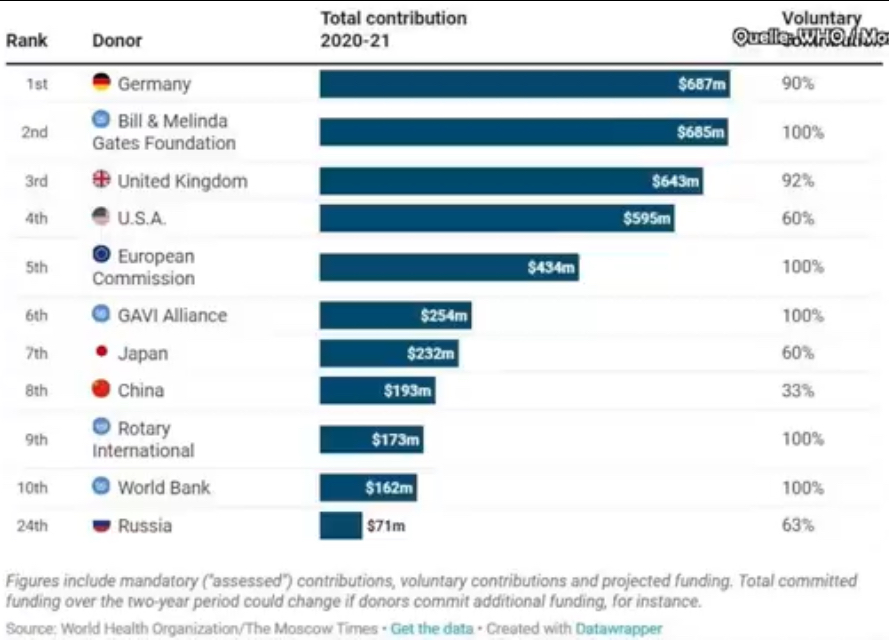
Die Bedenken rühren auch daher, dass die WHO zu einem großen Teil nicht von den Mitgliedsstaaten, sondern von Privaten finanziert wird, die hohes Interesse an der Pharma-Industrie aufweisen oder in deren Auftrag handeln.
Der Vertrag ist noch nicht ausgehandelt. Ein Entwurf befindet sich jedoch hier: https://apps.who.int/gb/inb/e/e_inb-3.html .
Andrew Bridgen, ein britisches Parlamentsmitglied, warnte in diesem Monat seine Parlamentskollegen, dass der von der Weltgesundheitsorganisation (WHO) vorgeschlagene neue Pandemievertrag und die Änderungen der Internationalen Gesundheitsvorschriften (IGV) eine “enorme Machtübernahme” durch “nicht gewählte, nicht rechenschaftspflichtige Bürokraten” darstellen.
Quelle: https://childrenshealthdefense.org/defender/enorme-machtuebernahme-britisches-parlamentsmitglied-warnt-vor-who-pandemievertrag-und-ihr-aenderungen/?lang=de
Hier findet sich eine ausführliche Stellungnahme: https://tkp.at/2023/03/26/vor-uebertragung-unserer-staatlichen-souveraenitaet-an-die-who/
Pressekonferenz der MWGFD (ab Minute 21:50) :
Petitionen gegen die Machergreifung der WHO wurden gestartet: https://nichtohneuns-freiburg.de/hunderttausende-unterschreiben-petition-gegen-who-pandemievertrag/
Was sagen Juristen dazu?
Die Juristinnen Behrendt und Müller haben den Vertragsentwurf analysiert . Siehe http://opiniojuris.org/2023/02/27/the-proposed-amendments-to-the-international-health-regulations-an-analysis/
Sie stellen fest, dass der Vertrag der WHO aus drei Gründen bisher ungekannte Macht verleihen würde:
- 1.Die Bedingungen unter denen die WHO einen internationalen Notfall für die Bedrohung der öffentlichen Gesundheit (public health emergencies of international concern, PHEIC), also eine Pandemie ausrufen kann, werden nochmals erweitert.
- 2. Die WHO bekäme die Macht der Gesetzgebung
- 3. Die Macht der WHO Funktionäre wird erweitert
Auszug der o.a. Analyse in maschineller deutscher Übersetzung:
1. Erweiterung der Situationen, die einen PHEIC ausmachen
Derzeit hat die von einem Notfallausschuss (EC) beratene GD (Art. 12(4)(c) und 49 IGV) die Befugnis, eine PHEIC gemäß Art. 12(1) und 1(1) IGV. Ein PHEIC wird derzeit als
- „außergewöhnliches Ereignis“ in einem Staat definiert, das
- „durch die internationale Ausbreitung von Krankheiten ein Risiko für die öffentliche Gesundheit anderer Staaten darstellt und möglicherweise eine koordinierte internationale Reaktion erfordert“.
Die Vorschläge zielen darauf ab, die Situationen, in denen die GD einen Gesundheitsnotstand ausrufen kann, erheblich zu erweitern, was zahlreiche rechtliche und praktische Konsequenzen nach sich zieht (siehe nachstehende Abschnitte (2) und (3)).
Vorschläge schlagen vor , der GD die Befugnis zu erteilen, einen „Zwischenalarm im Bereich der öffentlichen Gesundheit“ auszurufen, wenn ein Ereignis im Bereich der öffentlichen Gesundheit nicht die Kriterien eines PHEIC erfüllt, aber „erhöhte internationale Sensibilisierungs- und Bereitschaftsaktivitäten erfordert“; und dass
die Generaldirektion und/oder einer der sechs Regionaldirektoren der WHO
einen öffentlichen Gesundheitsnotstand von regionaler Bedeutung (PHERC) ausrufen können (S. 9-10, 8). Diese Vorschläge ähneln denen, die die USA in ihrem einseitigen Versuch , bereits am 75. eine Überarbeitung der IGV einzuleitenDie WHA zog sich im Mai 2022 aufgrund erheblicher Kritik zurück, die während der 75. WHA geäußert wurde . Es scheint auch auf der bereits angenommenen Befugnis der DG aufzubauen, einen „Prä-PHEIC“ im Rahmen des Emergency Use Listing Procedure (EULP) (S. 9) der WHO für die „Genehmigung“, Herstellung und Anwendung von medizinischen Gegenmaßnahmen im Vorfeld zu bestimmen eines tatsächlichen PHEIC. Der RC-Bericht unterstützt vorsichtig die Einführung eines „Zwischengesundheitsalarms“ mit dem Vorschlag, dass dies der GD „ein weiteres Instrument gibt, um akute Ereignisse den Vertragsstaaten zur Kenntnis zu bringen“ (S. 46).
Darüber hinaus vorgeschlagene Änderungenzum Entscheidungsinstrument in Anhang 2 der IGV, das den Generaldirektor unter anderem bei seiner Entscheidung darüber leiten soll, ob ein Ereignis als PHEIC (Art. 12(4)(b) IGV) eingestuft werden kann, wurde die
Liste der Ereignisse erweitert, die standardmäßig Meldepflichten (durch National Focal Points innerhalb von Staaten) an die WHO aktivieren, um
„Cluster schwerer akuter Lungenentzündung unbekannter Ursache“ und
„Cluster anderer schwerer(?) Infektionen, bei denen eine Mensch-zu-Mensch-Übertragung nicht ausgeschlossen werden kann“ (S 38)
. Die Frage, ob solche Cluster ein erhebliches Risiko der internationalen Ausbreitung und von internationalen Reise- und Handelsbeschränkungen darstellen, muss nicht bewertet werden, und wie die „Schwere“ bewertet wird, bleibt unklar.
Das Fehlen eines eindeutigen Benchmarks für „schwere“ oder „lebensbedrohliche“ Krankheiten, der einen PHEIC definiert, um sicherzustellen, dass PHEIC-Erklärungen nur dann ausgestellt werden, wenn wir tatsächlich einer ernsthaften Gesundheitsgefahr ausgesetzt sind, die die höchste Alarmstufe verdient, was die weitreichenden rechtlichen und praktischen Gründe rechtfertigt Konsequenzen, die eine solche Erklärung weltweit haben kann, werden in keinem der Änderungsvorschläge angesprochen.
Die Entwicklung solcher Benchmarks in Art. 12 IGV und Anhang 2 im Einklang mit dem Grundsatz der Verhältnismäßigkeit anzuwenden, wäre jedoch sehr wünschenswert, um die derzeitigen Mängel im PHEIC-Konzept zu beheben und die rechtzeitige Beendigung von PHEICs zu ermöglichen. Die Entwicklung solcher Benchmarks in Art. 12 IGV und Anhang 2 im Einklang mit dem Grundsatz der Verhältnismäßigkeit anzuwenden, wäre jedoch sehr wünschenswert, um die derzeitigen Mängel im PHEIC-Konzept zu beheben und die rechtzeitige Beendigung von PHEICs zu ermöglichen.
Die Entwicklung solcher Benchmarks in Art. 12 IGV und Anhang 2 im Einklang mit dem Grundsatz der Verhältnismäßigkeit anzuwenden, wäre jedoch sehr wünschenswert, um die derzeitigen Mängel im PHEIC-Konzept zu beheben und die rechtzeitige Beendigung von PHEICs zu ermöglichen.
Derzeit laufende PHEICs haben alle keinen hohen Schweregrad, werden aber andererseits aufgrund des Fehlens klarer Schweregradkriterien nicht beendet. Die Covid-19-EC wies auf ihrer vierzehnten Sitzung am 30. Januar 2023 darauf hin, dass Covid-19 immer noch ein PHEIC darstellt, obwohl die Infektionssterblichkeitsrate für SARS-CoV-2 sehr niedrig ist . Im Gegensatz dazu in der Erklärungwährend der dritten Sitzung des m-pox-EC (Affenpocken) herausgegeben, äußerten einige Mitglieder ihre Meinung, dass das Ereignis „keine PHEIC darstellte und darstellt“, vermutlich aufgrund der fehlenden Schwere der Krankheit, und gleichzeitig die m -pox-EC erkannte gemeinsam an, dass „die in die Definition der PHEIC eingebetteten Kriterien zum jetzigen Zeitpunkt möglicherweise nicht angemessen sind, um dem Generaldirektor der WHO zu raten, ob und wann diese PHEIC beendet werden sollte“. Hinsichtlich des PHEIC-Konzepts und seiner Beendigung weist der RC-Bericht (S. 48) lediglich auf die Möglichkeit der WHO hin, „temporäre Empfehlungen“ in „ständige Empfehlungen“ umzuwandeln, da letztere unabhängig von deren Existenz ausgesprochen werden können PHEIK. Damit,
2. Erteilung von Notfallbefugnissen an die WHO und ihre DG Global Legislative Health
Der zweite Grund, warum die Befugnisse der Generaldirektion und der WHO dramatisch zunehmen könnten, sind vorgeschlagene Änderungen, die, wenn sie angenommen werden, die WHO und ihre Generaldirektion (und die ECs, die sie einrichten können) in einen globalen Gesetzgeber für Gesundheitsnotfälle verwandeln werden, sobald sie dieselbe Organisation sind und seine DG hat einen PHEIC erklärt. Dies wird durch Vorschläge zur möglichen Änderung der derzeit nicht bindenden temporären und ständigen „Empfehlungen“ zu medizinischen und/oder nicht-medizinischen Gegenmaßnahmen angezeigt, um eine PHEIC anzusprechen, die die GD nach Konsultation der EK an die WHO-Mitgliedstaaten herausgeben soll (Art. 12 (2), 17, 48, 49 IGV) in verbindliche Empfehlungen umwandeln. Änderungen zu Art. 1 IGV schlagen vor, das Wort „unverbindlich“ vor „ständigen Empfehlungen“ und „vorläufigen Empfehlungen“ (S. 2) zu streichen, und aVorschlag für einen neuen Art. 13A schlägt vor, dass „die Vertragsstaaten die WHO als die leitende und koordinierende Behörde für internationale Maßnahmen im Bereich der öffentlichen Gesundheit während PHEICs anerkennen und sich verpflichten , die Empfehlungen der WHO in ihren internationalen Maßnahmen im Bereich der öffentlichen Gesundheit zu befolgen “. (S. 12-13).
Wenn solche Änderungen angenommen werden, die es der WHO, ihren ECs und DG erlauben, rechtsverbindliche Anweisungen an Staaten zu erteilen, werden sie Gesetzgebungsbefugnisse haben, mit Ausnahme des UN-Sicherheitsrates, der gemäß Kapitel VII der UN-Charta handelt, hat kein anderes UN-Organ oder keine UN-Sonderorganisation, ganz zu schweigen von der Generaldirektion einer dieser Sonderorganisationen. Angesichts des Inhalts der Empfehlungen, die die GD/EK herausgeben kann, wird dies wahrscheinlich zu Konflikten zwischen den Menschenrechtspflichten der Staaten im Rahmen internationaler und regionaler Menschenrechtsabkommen und den (möglicherweise) rechtsverbindlichen „Empfehlungen“ der GD führen. Es könnte an die Resolutionen des UN-Sicherheitsrates erinnern, die Staaten verpflichteten, Sanktionen gegen Personen zu verhängen, die der Terrorismusfinanzierung und -förderung nach dem 11 und hier). Der RC-Bericht weist darauf hin, dass Empfehlungen „möglicherweise besser funktionieren, wenn sie nicht obligatorisch sind“ (S. 26), und rät davon ab, die Rechtsnatur der Empfehlungen zu ändern.
3. Ausweitung des Geltungsbereichs der Notstandsbefugnisse der WHO
Viele Änderungsvorschläge zielen darauf ab, die institutionellen Kapazitäten der WHO (während einer PHEIC) und ihre Bioüberwachungskapazitäten (jederzeit) erheblich zu erweitern; und damit zusammenhängend auch Umfang und Inhalt der (möglicherweise verbindlichen) Empfehlungen, die sie den Staaten während einer PHEIC aussprechen kann. Darunter sind Vorschläge für einen neuen Art. 13A , der allgemein vorschlägt, die WHO zur federführenden „Führungs- und Koordinierungsbehörde für internationale Maßnahmen im Bereich der öffentlichen Gesundheit während PHEICs“ zu machen (S. 12). Dies impliziert, dass die WHO institutionelle Kapazitäten aufbauen muss, die sie dazu befähigen
- eine „Bewertung der Verfügbarkeit und Erschwinglichkeit der Gesundheitsprodukte“ durchführen, die für die Reaktion auf PHEICs erforderlich sind, „einschließlich der potenziellen Erhöhung des Angebots infolge des Anstiegs und der Diversifizierung der Produktion“ (S. 12, 13-14). Darüber hinaus „in Fällen erwarteter Versorgungsengpässe“ Kapazitäten zur „Entwicklung eines Zuteilungsplans für Gesundheitsprodukte, um einen gleichberechtigten Zugang für Menschen aller Vertragsstaaten zu gewährleisten“ (S. 12), einschließlich durch die Identifizierung und Priorisierung von „Empfängern von Gesundheitsprodukten“. Produkte, einschließlich medizinisches Personal, Mitarbeiter an vorderster Front und gefährdete Bevölkerungsgruppen, und Bestimmung der erforderlichen Menge von Gesundheitsprodukten für eine effektive Verteilung an die Empfänger in allen Vertragsstaaten“ (S. 12);
- „Entwicklung und Pflege einer Datenbank mit Angaben zu Inhaltsstoffen, Komponenten, Design, Know-how, Herstellungsverfahren oder anderen Informationen, die erforderlich sind, um Gesundheitsprodukte zu ermöglichen, die für die Reaktion auf potenzielle PHEICs erforderlich sind“ (S. 12-13);
- „Einrichtung einer Sammlung von Zelllinien zur Beschleunigung der Produktion ähnlicher biotherapeutischer Produkte und Impfstoffe“ (S. 14);
- „Geeignete regulatorische Richtlinien für die rasche Zulassung hochwertiger Gesundheitsprodukte entwickeln“ (S. 14);
- um (vermutlich) institutionelle Kapazitäten aufzubauen, um das Management von Infodemien weltweit zu koordinieren, um „der Verbreitung falscher und unzuverlässiger Informationen über Ereignisse im Bereich der öffentlichen Gesundheit, präventive und antiepidemische Maßnahmen und Aktivitäten in den Medien, sozialen Netzwerken und anderen Formen der Verbreitung solcher Informationen entgegenzuwirken“ (S. 23, 36);
- ein System zu entwickeln, durch das „Proben und genetische Sequenzdaten von Krankheitserregern, die Pandemien und Epidemien oder andere Hochrisikosituationen verursachen können“ (S. 23, 34, 36) geteilt werden; Und
- Entwicklung eines „Interoperabilitätsmechanismus für den sicheren globalen digitalen Austausch von Gesundheitsinformationen“ (S. 23, 7), einschließlich für digitale Gesundheitszertifikate und Kontaktverfolgung.
Es scheint, dass viele der Vorschläge darauf abzielen, auch den Umfang und Inhalt der Empfehlungen der GD/EK zu erweitern, die sie während einer PHEIC abgeben können, die diesen neuen institutionellen Notstandsbefugnissen entspricht. Beispielsweise vorgeschlagene Änderungen zu Art. 15(2) IGV weisen darauf hin, dass Empfehlungen nicht nur in Bezug auf „Personen, Gepäck, Fracht, Container, Beförderungsmittel, Waren und/oder Postpakete zur Verhinderung oder Verringerung der internationalen Ausbreitung von Krankheiten und zur Vermeidung unnötiger Beeinträchtigungen des internationalen Verkehrs“ wie vorliegend herausgegeben werden sollen derzeit der Fall, sondern auch „über den Zugang und die Verfügbarkeit von Gesundheitsprodukten, Technologien und Know-how, einschließlich eines Zuweisungsmechanismus für ihren fairen und gerechten Zugang“ (S. 14). Konkret kann dies Empfehlungen beinhalten„Vertragsstaaten mit Produktionskapazitäten […] Maßnahmen zur Ausweitung der Produktion von Gesundheitsprodukten ergreifen“ und „der WHO oder anderen Vertragsstaaten gemäß den Anweisungen der WHO rechtzeitig die angeforderte Menge an Gesundheitsprodukten liefern, um sicherzustellen wirksame Umsetzung des [WHO]-Zuteilungsplans“ (S. 12, 13); sowie Empfehlungen an alle Staaten, „Technologietransfer“ (S. 12) in Länder mit niedrigem Einkommen zuzulassen, auf IP-Schutz (S. 12) zu verzichten und die Verbreitung von PHEIC-bezogenen „Fehl- und Desinformationen“ zu verhindern ( S. 23).
Der RC-Bericht steht vielen dieser vorgeschlagenen Änderungen kritisch gegenüber. Zum Beispiel schließt der Bericht, in Bezug auf den Vorschlag, dass die WHO regulatorische Leitlinien für die rasche (Notfall-)Zulassung neuer medizinischer Produkte (Diagnostika, Therapeutika, Impfstoffe) als Reaktion auf PHEICs entwickelt, dass es „aus rechtlicher Sicht möglicherweise nicht ratsam ist, zu verlangen, dass die WHO solche entwickelt regulatorischen Richtlinien, da die Haftung im Falle eines erheblichen Sicherheitsmangels, der nach der Markteinführung des Produkts auftritt, dann hauptsächlich bei der Organisation liegt“ (S. 54). Ebenso stellt sie fest, dass es möglicherweise nicht durchführbar ist und den Umfang der in den IGV vorgesehenen Befugnisse der WHO bei weitem überschreiten könnte, wenn die WHO während einer PHEIC eine globale Bewertung verfügbarer Gesundheitsprodukte durchführt und einen globalen Zuteilungsmechanismus für solche Produkte einrichtet und Aufbau von Rohstoff- und Lieferantendatenbanken (S. 53-54), und „überschreiten wohl [sogar] das verfassungsmäßige Mandat [… der WHO]“ (S. 55). Andererseits scheint der RC-Bericht keine Meinung zu Vorschlägen zum Aufbau der institutionellen Infodemie-Managementkapazitäten der WHO zu haben (S. 70, 81), unterstützt jedoch die Einrichtung eines digitalen interoperablen Systems zum Austausch von Gesundheitsinformationen und angeblich die Einrichtung von ein globales interoperables digitales System zum Austausch genomischer Sequenzdaten (S. 70).
Der RC-Bericht übersieht jedoch zumindest teilweise, dass die WHO tatsächlich viele dieser institutionellen Kapazitäten bereits aufgebaut hat, obwohl sie derzeit auf freiwilliger Basis (häufig über öffentlich-private Partnerschaften) funktionieren; und hat im Laufe des laufenden Covid-19-PHEIC und des m-pox-PHEIC weitreichende Empfehlungen an die Vertragsstaaten abgegeben, auch zu den in den Änderungen vorgeschlagenen Themen. Darunter sind:
- Erstens das EULP der WHO, durch das sie medizinische Prüfpräparate zur Behandlung von PHEIC, einschließlich Impfstoffen, für den Notfallgebrauch „genehmigt“ und dadurch ihre weltweite Verteilung in und Verabreichung in Ländern mit unzureichenden Regulierungskapazitäten ermöglicht. Für ein Emergency Use Listing (EUL) (S. 43) sind sehr begrenzte klinische Studiendaten zur Wirksamkeit und Sicherheit eines nicht zugelassenen Medizinprodukts erforderlich . Die 100-Tage- Initiative, die von einem der einflussreichen öffentlich-privaten Partner der WHO, CEPI, geleitet wird und darauf abzielt, innerhalb von 100 Tagen einen Impfstoff zu entwickeln, der zur Verteilung und Verabreichung an die gesamte Weltbevölkerung bereit ist, sobald ein PHEIC deklariert wurde, könnte ebenfalls „ durch die vorgeschlagenen Änderungen bestätigt und auf denen nach ihrer Annahme aufgebaut wird.
- Zweitens betreiben die WHO und ihre öffentlich-privaten Partner bereits einen globalen Zuweisungsmechanismus für EUL-Medizinprodukte während einer PHEIC durch den Zugang zu Covid-19-Tools ( ACT-Accelerator ) und insbesondere ihre Impfstoffsäule Covax , die Vaccine Delivery Partnerschaft und dem Dubai Logistics Hub .
- Drittens hat die WHO im Rahmen ihres Notfallprogramms eine sogenannte Infodemie-Einheit eingerichtet , durch die sie Staaten darüber aufklärt, was ihrer Meinung nach gesundheitliche „Fehl- oder Desinformation“ in Bezug auf PHEICs darstellt. Unter anderem verfolgt es aktiv End-to-End-Beiträge in sozialen Medien in Echtzeit in 30 Ländern und 9 verschiedenen Sprachen über die Early AI-gestützte Social Listening- Plattform, um die Verbreitung angeblicher Fehlinformationen schnell zu erkennen.
- Viertens, im Bereich der Einrichtung eines interoperablen, digitalen Systems für den weltweiten Austausch genetischer Sequenzdaten, legt die bestehende „Global Genomic Surveillance Strategy for Pathogens with Pandemic and Epidemic Potential“ der WHO Ziele und Zeitrahmen für die Einrichtung eines solchen globalen Systems fest.
- Fünftens hat die WHO nach den Worten der GD bereits „einen technischen Interoperabilitätsstandard für COVID-19-Zertifikate entwickelt, die inzwischen von über 120 Ländern verwendet werden und es über drei Milliarden Menschen ermöglichen, digital erweiterte Impfstoff- und Testergebnisse zu nutzen“. Die WHO hat darüber hinaus technische Leitlinien in diesem Bereich herausgegeben und zusammen mit ihren Partnern im Global Outbreak and Alert and Response System das Go.Data- Tool für Notfälle im Bereich der öffentlichen Gesundheit eingeführt, das Funktionen für die digitale Kontaktverfolgung und Kontaktnachverfolgung umfasst und Visualisierung von Übertragungsketten. Diese Partnerschaften wurden mit der Globalen Gesundheitsstrategie der WHO für digitale Gesundheit 2020-2025 abgestimmt , die darauf abzielt, „Verbesserung Gesundheit für alle und überall durch Beschleunigung der Entwicklung und Einführung personenbezogener digitaler Gesundheitslösungen zur Vorbeugung, Erkennung und Reaktion auf Epidemien und Pandemien .
Entsprechend den WHO-Empfehlungen zu sagen – zum Beispiel über die Ausweitung der Produktion von Prüf-EUL-Impfstoffen, um einen zunehmenden Prozentsatz der Bevölkerung jedes Landes mit solchen Produkten zu impfen, um Gesundheitsproblemen entgegenzuwirken (dh zu de-bunk, pre-bunk oder zu entfernen ). – oder Desinformation‘, zur Erhöhung der inländischen Genomsequenzierungskapazitäten und zur Verwendung digitaler Impfzertifikate – wurden in den letzten Jahren sowohl von der Covid- 19-EC als auch in jüngerer Zeit von der m-pox-EC in großem Umfang ausgestellt .
Ausweitung staatlicher Pflichten zum Aufbau von „Kernkapazitäten“
Viele der vorgeschlagenen Änderungen zielen darauf ab, bestehende Pflichten der WHO-Mitgliedstaaten zu verstärken und beträchtliche neue hinzuzufügen, um „Kernkapazitäten“ der Überwachung aufzubauen, um Ereignisse zu erkennen, zu bewerten, zu melden und zu melden, die einen PHEIC (oder möglicherweise einen PHERC oder ein Zwischenprodukt) darstellen könnten Gesundheitswarnung), „Kernkapazitäten“, um auf diese „Notfälle“ zu reagieren, sobald sie von der WHO ausgerufen wurden, und „Kernkapazitäten“, um bestimmte Einreisepunkte (Flughäfen, Häfen und Bodengrenzübergänge) zu kontrollieren. Dies ist das logische Gegenstück zur Erhöhung der Kapazitäten der WHO in den gleichen Bereichen, um funktionierende einheimische Komponenten einer mehrstufigen Maschinerie für die globale Entwicklung, schnelle behördliche „Genehmigung“, Produktion, Vertrieb und Verabreichung neuer medizinischer Produkte als Reaktion darauf zu ermöglichen PHEICs,
Pflichten in Bezug auf „Kernkapazitäten“ in der Überwachung zur Erkennung, Bewertung, Benachrichtigung und anschließenden Meldung von Ereignissen im Bereich der öffentlichen Gesundheit an die WHO, die möglicherweise eine PHEIC darstellen, werden hauptsächlich durch die vorgeschlagenen Änderungen der Artikel erweitert. 5 und 19 IGV sowie Anhang 1 der IGV. Darunter sind, in Bezug auf verschiedene Ebenen innerstaatlicher Gesundheitssysteme, Vorschläge zur Ergänzung der „wesentlichen Informationen“ über Ereignisse im Bereich der öffentlichen Gesundheit, die an höhere Ebenen zu melden sind, um Informationen über „mikrobielle, epidemiologische, klinische und genomische Daten“ (S. 31, 33), damit zusammenhängend „Labornetzwerke aufzubauen, einschließlich desjenigen für Genomsequenzierung und Diagnostik, um den Erreger/andere Gefahren genau zu identifizieren“ (S. 32), sowie „den rechtzeitigen Austausch von biologischem Material und genetischen Sequenzdaten mit der WHO, Organisationen unter der WHO zu unterstützen und andere Vertragsstaaten vorbehaltlich eines gerechten Vorteilsausgleichs“ (S. 34). Letzteres wird auch durch vorgeschlagene Änderungen unterstütztzu den Künsten. 6 (2) und 7 (2) IGV, in denen die kontinuierliche Bereitstellung von „Genomsequenzdaten“ an die WHO gefordert wird, sobald ein Gesundheitsereignis, das möglicherweise eine PHEIC darstellt, von einem Vertragsstaat der WHO gemeldet wurde (S. 5, 6 ). Im Einklang mit dem sogenannten „One Health“-Konzept schlagen Vorschläge auch vor, dass Überwachungsnetzwerke in der Lage sein sollen, „Ereignisse im Bereich der öffentlichen Gesundheit an der Schnittstelle zwischen Mensch und Tier einschließlich Zoonose schnell zu erkennen“ (S. 32). Obwohl einige Bedenken hinsichtlich der Machbarkeit geäußert werden, unterstützt der RC-Bericht solche Änderungen insgesamt, da sie in erster Linie eine IGV-Aktualisierung „im Einklang mit dem technologischen Fortschritt“ darstellen (S. 80).
Entsprechend den oben genannten Vorschlägen, die darauf abzielen, die WHO in eine globale „Zulassungs-“, Beschaffungs-, Zuteilungs- und Koordinierungsstelle für (neue) Medizinprodukte während eines PHEIC (und möglicherweise eines PHERC oder intermediären Gesundheitsalarms) umzuwandeln, gibt es Änderungsvorschläge, die die Staaten erweitern ‚ Pflichten zum Aufbau von Kernkapazitäten auch im Bereich der schnellen ‚Forschung[en], Herstellung[en] und Einsatz[en] medizinischer Gegenmaßnahmen/Gesundheitsprodukte zur Reaktion auf ein Gesundheitsereignis‘ (S. 34, 31, 35) as sowie Kapazitäten für den „Zugang und die Aufnahme von Technologien und Know-how für die Herstellung von Gesundheitsprodukten“ (S. 34) und logistische Kapazitäten, um letztere rechtzeitig verfügbar zu machen (S. 34, 32, 31). Vorgeschlagene Änderungenfür eine neue Kunst. 13A weisen ferner darauf hin, dass die Staaten Produktionskapazitäten aufbauen sollen, die es ihnen ermöglichen, Gesundheitsprodukte an die WHO zu liefern, damit die WHO sie gemäß ihrem globalen Zuteilungsplan verteilen kann (S. 12). Andere Änderungsvorschläge beziehen sich auf „Kernkapazitäten“, um „Kommunikationskanäle zu nutzen, um das Risiko zu kommunizieren und Fehlinformationen und Desinformation entgegenzuwirken“ (S. 33). Außerdem Vorschlägefür Änderungsanträge schlagen Staaten vor, global interoperable digitale Technologien für den Aufbau all dieser „Kernkapazitäten“ zu nutzen, dh für den Betrieb „kollaborativer Überwachungsnetze, Prognosen, Labornetze einschließlich Genomsequenzierung, Systeme für die Reaktion auf Gesundheitsnotfälle, Lieferkettenmanagement und Risikokommunikation“ ( S. 33, 37). Der RC-Bericht steht vielen dieser Änderungen kritisch gegenüber. Sie stellen eine beträchtliche Ausweitung der staatlichen Pflichten im Rahmen der IGV dar, werfen Durchführbarkeitsfragen auf und stehen vor allem im Widerspruch zum aktuellen Anhang 2 der IGV, der an die jeweiligen Bestimmungen der IGV anknüpft und dadurch die Pflichten der Staaten einschränkt. auf die Kernkapazitäten der öffentlichen Gesundheit und nicht auf alle Kapazitäten des Gesundheitssystems“ (S. 79, 80-82).
In Bezug auf Pflichten zum Aufbau von „Kernkapazitäten“ zur Kontrolle ausgewiesener Eingangspunkte im Hinblick auf die Behandlung von Personen, die während eines PHEIC (oder möglicherweise PHERCs oder zwischenzeitlichen Gesundheitswarnmeldungen) die Grenze überschreiten, Vorschläge zur Änderung von Art . 23 Die IGV schlagen Möglichkeiten für Staaten vor, von Reisenden Gesundheitsdokumente zu verlangen, die Informationen „in digitaler oder physischer Form […] über einen Labortest auf einen Krankheitserreger und/oder Informationen über eine Impfung gegen eine Krankheit“ enthalten (S. 18). Weitere Vorschläge schlagen vordass Reisegesundheitsdokumente „vorzugsweise in digitaler Form erstellt werden“ und dass die WHA Anstrengungen unternehmen sollte, um die „Anforderungen, die … Dokumente erfüllen müssen, im Hinblick auf die Interoperabilität von Informationstechnologieplattformen, technische Anforderungen an Gesundheitsdokumente sowie Sicherheitsvorkehrungen zur Verringerung des Missbrauchs- und Fälschungsrisikos und zur Gewährleistung des Schutzes und der Sicherheit der in solchen Dokumenten enthaltenen personenbezogenen Daten“ (S. 18). Der RC-Bericht steht solchen Vorschlägen moderat kritisch gegenüber, da sie „Reisende überlasten und sogar ethische und diskriminierungsbezogene Bedenken aufwerfen können“ (S. 62) und weil Vorschläge zu digitalen Technologien Machbarkeitsprobleme aufwerfen (S. 82).
Anstelle eines Fazits: Fehlende Teile
Wir schließen mit der Hervorhebung einiger Probleme, die in den Vorschlägen nicht angesprochen werden.
Erstens besteht ein allgemeiner Mangel an Auseinandersetzung mit den Auswirkungen, die viele der vorgeschlagenen Änderungen im Falle ihrer Annahme auf die Wahrnehmung der Menschenrechte sowie auf lang erkämpfte Standards des Medizinrechts haben könnten, die darauf abzielen, die Sicherheit und Wirksamkeit von Medizinprodukten zu gewährleisten .
Beispielsweise werden Vorschläge, wenn sie angenommen werden, wahrscheinlich zur Ausweitung und rechtlichen Verankerung des EULP der WHO führen, durch das nicht lizenzierte, in der Erprobung befindliche medizinische Produkte „Notfallliste“ erhalten, das heißt de facto „Notfallzulassung“ für die globale Produktion und Verwaltung nach der DG einen PHEIC (oder möglicherweise einen PHERC oder eine „mittlere Gesundheitswarnung“) gemeldet hat; die Ausweitung und rechtliche Verankerung bestehender globaler Allokations- und Verteilungsmechanismen wie des ACT-Accelerator, der von der WHO und ihren öffentlich-privaten Partnern betrieben wird; sowie die Ausweitung und rechtliche Verankerung der von der WHO-EC herausgegebenen Empfehlungen, um beispielsweise diese EUL-Produkte an allmählich zunehmende Prozentsätze der Bevölkerung aller Länder zu verabreichen, wie es die Praxis der Covid-19-EC war (z. B. Empfehlungen 3und 1 ). Andere Vorschläge werden den Betrieb eines weltweit interoperablen Systems für digitale „Gesundheitsbescheinigungen“ zur Überprüfung des Impfstatus oder von Testergebnissen zur Routine machen, was wahrscheinlich eine Voraussetzung für alle grenzüberschreitenden Reisen während einer PHEIC werden wird, oder falls vorgeschlagene Änderungen an Art. 23 IHR werden übernommen, auch außerhalb von PHEICs (dh zu jeder Zeit) (siehe RC-Bericht, S. 62).
Solche Ansätze führen wahrscheinlich zu Eingriffen in zahlreiche Menschenrechte, darunter das Recht auf Gesundheit (Art. 12, ICESCR), einschließlich des Grundsatzes der informierten Einwilligung und des Rechts auf Zugang zu sicheren und wirksamen medizinischen Produkten , sowie das Recht nicht ohne freiwillige Zustimmung medizinischen oder wissenschaftlichen Experimenten unterzogen zu werden, die Teil des Folterverbots sind (Art. 7, ICCPR). Angebliche Verletzungen dieser Rechte, die sich aus der von der WHO geführten, vom GHS informierten globalen Reaktion auf Covid-19 ergeben, die sich auf die weltweite Verteilung und Verabreichung von Prüfimpfstoffen konzentriert, deren Sicherheit und Wirksamkeit nie gründlich bewiesen wurde (siehe hier , hier , hier und hier) zeichnen sich langsam ab (siehe hier , hier , hier , hier und hier ). Ebenso greift die Verankerung der Infodemie-Management-Aktivitäten der WHO durch vorgeschlagene Änderungen, die die WHO während der andauernden Covid-19-PHEIC weiterhin durchführt, unter anderem in das Recht auf freie Meinungsäußerung und auf den Erhalt und die Weitergabe von Informationen ein (Art. 19, ICCPR, Art. 10 EMRK), einschließlich Gesundheitsinformationen und das Recht auf Gesundheit und auf Wissenschaft (Art. 15(1)(b), ICESCR). Das Infodemie-Management hat viele wichtige Debatten unterdrückt, zum Beispiel über die Herkunft von SARS-CoV-2 ( hier , hier und hier), die negativen Auswirkungen von Lockdowns und eine wirksame Behandlung von Covid-19 mit zweckentfremdeten, billigen Medikamenten, auch als Alternative (oder zumindest Ergänzung) zu einer globalen Impfkampagne mit neuartigen Prüfprodukten (siehe hier , hier und hier ) . Das Recht auf Privatsphäre (Art. 17 ICCPR; Art. 8 EMRK) und datenschutzrechtliche Bedenken werden in den Änderungsvorschlägen nur spärlich berücksichtigt, obwohl diese Bedenken durchaus schwerwiegend sind, da sie unter anderem den weltweiten digitalen Austausch von Gesundheitsdaten betreffen genomische Daten, die durch das Recht auf Gesundheit und Privatsphäre streng geschützt sind (siehe hier (Absatz 57) und hier (Absatz 44)).
Zweitens gehen die Vorschläge, wie oben angedeutet, nicht auf die Notwendigkeit ein, bei der Definition eines PHEIC einen Benchmark für eine „schwere“ oder „lebensbedrohliche“ Krankheit festzulegen, um unter anderem eine reibungslose Beendigung von PHEIC zu ermöglichen. Entsprechend gehen keine Vorschläge auf die Frage ein, wie die Rechtsfolgen einer PHEIC-Erklärung bei Beendigung einer PHEIC rückgängig gemacht werden sollen. Insbesondere bleibt unklar, wie nicht zugelassene Medizinprodukte, die von der WHO durch ihre EULP während einer PHEIC schnell in die „Notfallliste“ aufgenommen wurden, […] sofort nach Beendigung von der EUL-Liste gestrichen werden können‚ (S. 35) eines PHEIC. Beispielsweise bedeutet die Streichung der aktuellen EUL-Covid-19-Impfstoffe von der WHO-Notfallliste nach endgültiger Beendigung des Covid-19-PHEIC eine erneute Überführung der EUL-Impfstoffe in reguläre Zulassungsverfahren, die in Bezug auf die Anforderungen viel anspruchsvoller sind Daten aus klinischen Studien, um ihre volle Wirksamkeit und Sicherheit zu gewährleisten (S. 16), was auch begleitende Fragen der ärztlichen Haftung aufwirft; und wird keine zufriedenstellende Lösung für Millionen von im Voraus gekauften EUL-Impfstoffen auf nationaler Ebene oder für Covax sein. Ganz allgemein weist dieses Problem auf eine umfassendere Frage hin, wie die Sicherheit und Wirksamkeit von EUL-Produkten gewährleistet werden soll und wie mit erheblichen oder sogar geringfügigen Sicherheitsmängeln dieser Produkte im Rahmen der durch die vorgeschlagenen Änderungen zu schaffenden HERP-Architektur umgegangen werden soll der IGV, einschließlich Fragen der Haftung der WHO und ihrer öffentlich-privaten Partner, die in das Impfstoffgeschäft investiert sind.
Drittens, Fragen, wie die Rechenschaftspflicht der WHO, ihrer GD und der EKs für die Entscheidungen, ein bestimmtes „Ereignis“ zu einem PHEIC zu erklären, für die Empfehlungen, die sie an die Staaten aussprechen, und für andere Maßnahmen, die sie in Bezug auf den PHEIC in die Wege leiten, sichergestellt werden kann , wird in den vorgeschlagenen Änderungen nicht behandelt. Angesichts der Tatsache, dass die IGV-Änderungen darauf abzielen, die Notstandsbefugnisse der WHO weiter zu stärken, und angesichts der Geschichte der Verbindungen der WHO zur pharmazeutischen Industrie , die wahrscheinlich von jedem neuen PHEIC profitiert und (indirekt) in viele der Öffentlichkeit der WHO involviert ist -private Partnerschaften sollte weiter darüber nachgedacht werden, wie die volle Rechenschaftspflicht der WHO und ihrer öffentlich-privaten Partner während einer PHEIC gewährleistet werden kann.
Schließlich werden viele der Vorschläge zur erheblichen Ausweitung staatlicher Pflichten in Bezug auf ihre „Kernkapazitäten“ die nationalen Gesundheitssysteme möglicherweise umgestalten und eine Verschiebung der Zuweisung von Ressourcen im Bereich der nationalen Gesundheitsversorgung hin zu Maßnahmen zur Überwachung, Vorsorge und Reaktion auf Pandemien fördern. Dies kann mit Gesundheitsprioritäten in Konflikt geraten, die sich demokratische Gesellschaften bei der Umsetzung des Menschenrechts auf Gesundheit in ihrem lokalen Kontext gesetzt haben, der die lokal spezifischen Krankheitslasten widerspiegelt.
Abschließend: Diese erste Analyse der vorgeschlagenen Änderungen kann diejenigen, die an Verhandlungsprozessen bei der WHO beteiligt sind, ermutigen, Vorschläge auch auf ihre Vereinbarkeit mit den Pflichten der Staaten zur Achtung, zum Schutz und zur Erfüllung der Menschenrechte zu prüfen, einschließlich der Sicherstellung ihrer Mitgliedschaft in internationalen Organisationen wie die WHO sie nicht daran hindert, diesen Pflichten nachzukommen (siehe hier (Abs. 67), hier (Abs. 144) und hier (Art. 61)); und mit der eigenen Verantwortung der WHO für die Menschenrechte gemäß ihrer Verfassung, dem aktuellen Art. 3(1) IHR und gewohnheitsrechtliches Menschenrechtsgesetz
Schreibe einen Kommentar